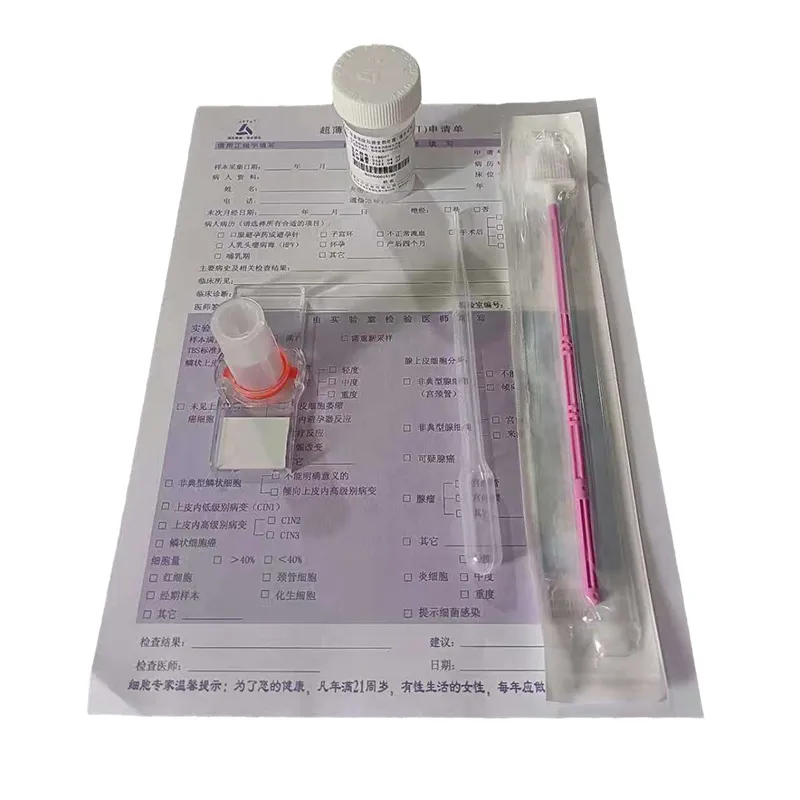
цитологическое исследование мазка из цервикального канала
Вот это слово — ?цитологическое исследование мазка из цервикального канала?. Для многих коллег, особенно начинающих, оно до сих пор ассоциируется просто с забором материала шпателем и отправкой в лабораторию. Но на деле, это целая технологическая цепочка, где каждый этап — от выбора инструмента до интерпретации артефактов — критически важен. Частая ошибка — считать, что главное ?взять?, а дальше — дело лаборанта. Нет, качество образца закладывается именно на этапе забора, и тут есть масса нюансов, о которых редко пишут в инструкциях.
Инструмент имеет значение: от шпателя до жидкостной системы
Раньше стандартом был простой шпатель Айре, и до сих пор в некоторых поликлиниках работают по старинке. Материал наносили прямо на стекло, фиксировали и отправляли. Проблема в том, что при таком методе теряется до 80% клеток, которые остаются на инструменте. Кроме того, часто попадает кровь, слизь, что сильно затрудняет чтение препарата. Цитолог видит не репрезентативную картину, а то, что случайно прилипло к стеклу. Отсюда и ложноотрицательные заключения, которые потом аукаются.
Сейчас, конечно, мир ушел вперед. Жидкостная цитология — это уже не экзотика. Суть в том, что материал с цервикального канала и экзоцервикса помещается не на стекло, а в специальный стабилизирующий раствор. Это кардинально меняет дело. Клетки сохраняются лучше, а в лаборатории из этой жидкости можно приготовить тонкослойный препарат, очищенный от крови и слизи. Читать такое стекло — одно удовольствие, и информативность вырастает в разы.
Тут как раз стоит упомянуть компании, которые сосредоточились именно на этом сегменте. Вот, например, ООО Хубэй Тайкан Медицинское Оборудование (сайт https://www.cnhbtk.ru). Они не просто продают оборудование, а позиционируют себя как специалисты в области цитопатологии. Их основной профиль — как раз жидкостные тонкослойные цитологические системы, реагенты для скрининга. Это важно, потому что на рынке много ?железа?, но мало кто глубоко погружен именно в технологические нюансы подготовки образца. Когда компания заявляет о комплексном обновлении патологических лабораторий, это как раз про создание полного цикла — от забора до анализа.
Забор материала: техника, от которой все зависит
Даже с самым современным инструментом можно взять плохой материал. Классическая ошибка — недостаточно глубоко войти в цервикальный канал или, наоборот, травмировать его. Нужно аккуратно вращать щеточку или шпатель-щетку, чтобы захватить клетки зоны трансформации. Именно там чаще всего возникают предраковые изменения. Если взять материал только с экзоцервикса, можно пропустить серьезную патологию.
Еще один момент — день цикла. Идеально — середина, без кровянистых выделений. Но на практике часто приходят женщины с нерегулярными циклами или с воспалением. При выраженном воспалительном процессе цитологическая картина может быть смазана, будут преобладать лейкоциты. В таких случаях я всегда сначала рекомендую санацию, а потом уже контрольный забор. Бессмысленно смотреть цитологию на фоне острого кольпита — результат будет неинформативным.
И про сами системы забора. Раньше использовали раздельные инструменты для экзо- и эндоцервикса. Сейчас чаще комбинированные, типа Cervex-Brush. Удобно, но нужно чувствовать давление. Слишком сильное — кровоточивость, слишком слабое — мало клеток. Это приходит только с опытом. Иногда видишь в истории пациентки запись ?атрофический тип мазка? у молодой женщины. Первая мысль — ошибка забора. Скорее всего, материал взят не из канала, а только с поверхности.
В лаборатории: что происходит с вашим образцом
Итак, пробирка с раствором и материалом попадает в лабораторию. Тут начинается магия, которая для клинициста часто остается за кадром. Раствор центрифугируют, клетки концентрируют, а потом с помощью специального препарирующего устройства (того самого препаратора) наносят тонким, ровным слоем на стекло. Это и есть тонкослойная технология. Ключевое слово — ?тонкий?. Все клетки в одном слое, они не перекрывают друг друга.
Затем препарат окрашивают, обычно по Папаниколау (ПАП-тест) или по другим методикам. Качество окраски — отдельная наука. Плохо окрашенное стекло может дать артефакты, которые цитолог примет за дискариоз. Поэтому надежные поставщики реагентов, которые гарантируют стабильность, — это половина успеха. На том же сайте ООО Хубэй Тайкан указано, что они производят не только оборудование, но и реагенты для скрининга. Для лаборатории важно иметь одного ответственного поставщика на всю линейку, чтобы не было разнобоя в качестве.
А дальше — микроскопия. Современные лаборатории часто используют системы компьютерного скрининга, которые помогают цитологу выделить наиболее подозрительные поля зрения. Но окончательный диагноз ставит человек. И вот тут мы возвращаемся к качеству препарата. На хорошем, чистом, тонком слое даже начинающий специалист заметит атипию. На старом, толстом, с кровью и слизью — и опытный глаз может устать и пропустить что-то важное.
Интерпретация и классификации: Bethesda и не только
Раньше в ходу была классификация по Папаниколау (I-V классы). Сейчас мировой стандарт — система Bethesda (TBS). Она более детальная и клинически ориентированная. В заключении указывается адекватность образца (удовлетворительный, ограниченный, неудовлетворительный), общая категория (в пределах нормы, атипичные клетки плоского эпителия неясного значения — ASC-US, не исключающие высокую степень поражения — ASC-H, низкая степень интраэпителиального поражения — LSIL, высокая степень — HSIL, рак и т.д.), а также описание других находок (воспаление, флора, признаки ВПЧ-инфекции).
Для врача-клинициста самое сложное — это как раз интерпретация этих категорий, особенно ASC-US. Это серая зона. Клетки не совсем нормальные, но и не явно диспластичные. Стандартный следующий шаг — ВПЧ-тестирование или повторная цитология через 6-12 месяцев. Но здесь нужно смотреть в комплексе с анамнезом, кольпоскопией. Иногда видишь молодую пациентку с ASC-US и отрицательным ВПЧ высокого риска — скорее всего, это реактивные изменения на фоне воспаления. А у женщины 45+ с тем же ASC-US и положительным ВПЧ 16 типа — уже серьезный повод для углубленного обследования.
Часто задают вопрос: а если LSIL, это уже рак? Нет, это низкая степень дисплазии (CIN I). Во многих случаях, особенно у молодых, она может регрессировать самостоятельно. Тактика — наблюдение, контроль через год. А вот HSIL (CIN II-III) — это предрак, требующий обязательного лечения (конизация). Цитология здесь — скрининговый метод, а не окончательный диагноз. Окончательный — гистология после биопсии.
Практические ловушки и как их обходить
В работе постоянно встречаются подводные камни. Один из самых частых — неудовлетворительный образец. Причины: мало клеток, обильная кровь, толстый слой, плохая фиксация. Что делать? Не игнорировать! Обязательно перезабор через 2-3 месяца. Работать с неадекватным материалом — значит брать на себя ответственность за возможную ошибку.
Другая ловушка — артефакты. Высыхание препарата до фиксации дает сморщенные, гиперхромные ядра, которые можно принять за атипию. Неправильная транспортировка пробирок с жидкостной средой (заморозка, перегрев) убивает клетки. Поэтому важно обучать средний медперсонал, который занимается логистикой образцов. Иногда проще и дешевле вложиться в обучение, чем потом разбираться с судебными исками из-за ложноотрицательного результата.
И последнее — интеграция с другими методами. Цитологическое исследование мазка из цервикального канала — это не панацея. Это первый этап скрининга. Золотой стандарт — co-testing: цитология + ВПЧ-тест. Особенно для женщин старше 30 лет. А для визуализации — кольпоскопия. Компании, которые понимают эту комплексность, как та же ООО Хубэй Тайкан Медицинское Оборудование, предлагают не разрозненные приборы, а именно концепцию обновления лаборатории, где все этапы связаны. Их фокус на экологическом и интеллектуальном обновлении — это как раз про создание такого безошибочного конвейера, от кабинета врача до заключения цитолога.
Вместо заключения: мысль вслух
Так что, возвращаясь к началу. Эта процедура — не рутина. Это краеугольный камень ранней диагностики рака шейки матки, который, увы, до сих пор убивает слишком много женщин именно из-за пропущенных на ранней стадии изменений. Технологии, подобные жидкостной цитологии, — это огромный шаг вперед. Но никакая технология не заменит внимательного врача, который правильно возьмет материал, и грамотного цитолога, который вдумчиво изучит каждый кластер клеток.
Иногда смотришь в микроскоп и думаешь: вот эти несколько атипичных клеток на фоне тысяч нормальных — и есть та самая ранняя точка невозврата. Или нет. Это и есть работа — постоянно взвешивать, сравнивать, сомневаться и принимать решение. И инструмент, который дает четкую, чистую картину, — это лучший помощник. Поэтому выбор надежных систем и реагентов — это не вопрос экономии, это вопрос профессиональной ответственности. В конце концов, на кону не просто ?анализ?, а конкретная человеческая жизнь, и это нельзя забывать ни на секунду.
Соответствующая продукция
Соответствующая продукция
Самые продаваемые продукты
Самые продаваемые продукты-
 Просветляющая жидкость для препаратов (безбензольная)
Просветляющая жидкость для препаратов (безбензольная) -
 Ленточный тканевый дегидратор
Ленточный тканевый дегидратор -
 Одноразовые микротомные лезвия
Одноразовые микротомные лезвия -
 Стеллажи для окрашивания
Стеллажи для окрашивания -
 Специальная консервирующая жидкость для плеврального/асцитического выпота и лаважных жидкостей
Специальная консервирующая жидкость для плеврального/асцитического выпота и лаважных жидкостей -
 Цитосепарационный препаратор-окрасчик
Цитосепарационный препаратор-окрасчик -
 Ранний скрининг рака лёгких
Ранний скрининг рака лёгких -
 Промывной раствор (безбензольный)
Промывной раствор (безбензольный) -
 Жидкость для подготовки гистологических образцов
Жидкость для подготовки гистологических образцов -
 Раствор для окрашивания по Гимзе
Раствор для окрашивания по Гимзе -
 Нержавеющие гистологические заливочные матрицы
Нержавеющие гистологические заливочные матрицы -
 Раствор для кислотоустойчивого окрашивания
Раствор для кислотоустойчивого окрашивания
Связанный поиск
Связанный поиск- Консервирующая жидкость для носоглоточных реагентов
- Одноразовые гинекологические медицинские расходные материалы
- Цитологическая консервирующая жидкость
- Цитологическая консервирующая жидкость для полости рта
- Раствор для кислотоустойчивого окрашивания
- Крио-окрасочно-монтажный аппарат для предметных стекол
- Экспресс-диагностика гинекологических опухолей и воспалений
- Фиксация патологических тканевых образцов
- контейнер для транспортировки образцов
- Лабораторные сушки для предметных стекол