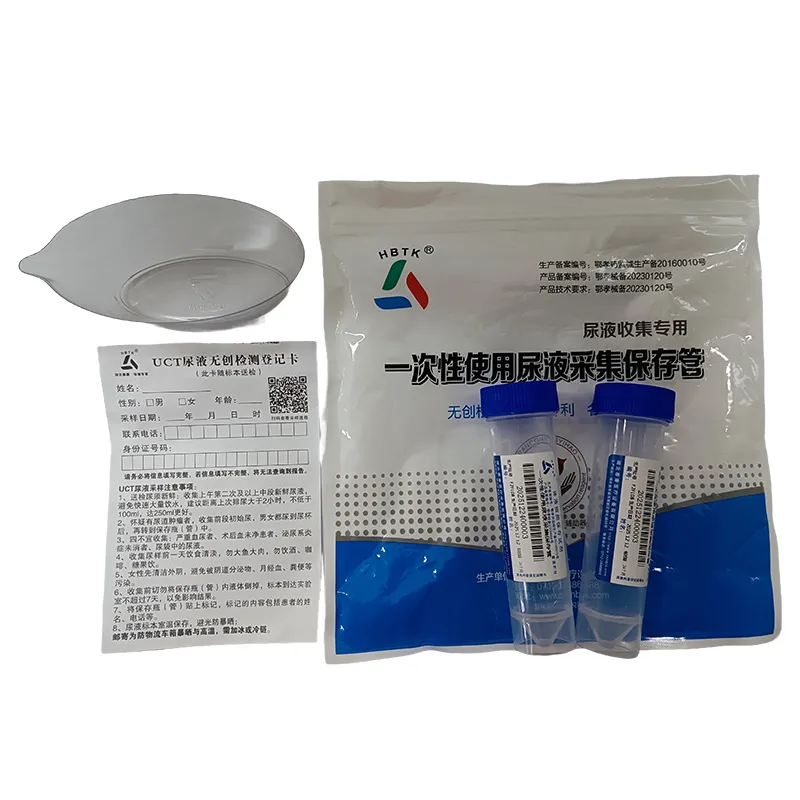
Раствор для удаления парафина с тканевых образцов
Когда слышишь ?раствор для удаления парафина?, первое, что приходит в голову — классический ксилол. Но если ты реально работаешь с гистологическими срезами день за днем, понимаешь, что это слишком упрощенный взгляд. Особенно когда речь заходит о нежных или сложных тканевых образцах, где важно сохранить не только морфологию, но и возможные антигенные детали для дальнейшего окрашивания. Многие лаборанты, особенно в начинающих лабораториях, до сих пор считают, что главная задача — просто убрать парафин, а чем — не так важно. Это серьезное заблуждение, которое может привести к потере материала или артефактам на срезах. Я сам через это прошел, пока не столкнулся с проблемой при работе с мелкими биопсийными образцами эндометрия — срезы просто расползались после стандартного протокола. Пришлось разбираться.
Что скрывается за формулировкой ?раствор для удаления парафина??
На самом деле, это целый класс реагентов. Да, ксилол — золотой стандарт, но он токсичен, летуч, и с некоторыми современными адгезивными стеклами ведет себя капризно. Поэтому сейчас все чаще ищут альтернативы. Я пробовал разные коммерческие продукты на основе изопарафинов или цименов. Некоторые работают мягче, но дольше. Другие — агрессивнее, но могут повредить ткань, если передержать. Ключевой момент, который часто упускают из инструкций — температура раствора и образца. Если срез залит холодным парафином, а раствор теплый, может возникнуть эффект ?шока?, и ткань отслоится. Нужно стремиться к балансу.
В контексте работы с жидкостной цитологией, например, с оборудованием от ООО Хубэй Тайкан Медицинское Оборудование, важность щадящего удаления парафина становится еще очевиднее. Их препарированные образцы часто предназначены для тонкослойных мазков и последующего сложного окрашивания, включая иммуноцитохимию. Остатки агрессивного растворителя могут заблокировать сайты связывания антител. Поэтому в комплексном обновлении лабораторий, которым занимается компания, вопросу выбора раствора для удаления парафина уделяется особое внимание — это не второстепенный реагент, а звено в цепочке, влияющее на конечный диагноз.
Из практики: мы как-то получили партию срезов из другой лаборатории для консультации. Окраска была мутной, ядра плохо просматривались. Оказалось, они использовали дешевый заменитель ксилола и не проводили должной гидратации после него. Пришлось фактически заново проводить депарафинизацию, но часть материала была уже безнадежно испорчена. После этого случая я стал фанатично относиться к контролю качества на этом этапе.
Связь с преаналитикой и оборудованием
Многие проблемы начинаются еще до того, как срез попадает в раствор. Качество заливки парафином, его тип, толщина среза — все это влияет на эффективность удаления. Если парафин низкоплавкий, он может растворяться слишком быстро и неравномерно, образуя пленку на поверхности раствора. Это, кстати, частая проблема при автоматической обработке на линейках. Нужно следить за чистотой ванночек.
Оборудование для обезвоживания и заливки, например, тоже играет роль. Старые термостаты могут давать перепады температуры, что ведет к неоднородной плотности парафинового блока. И когда такой блок потом попадает в стандартный раствор для удаления парафина, рассчитанный на определенное время, могут остаться непроработанные зоны. Особенно в центре крупного образца. Поэтому в современных интеллектуальных лабораторных комплексах, к которым стремится обновление от ООО Хубэй Тайкан, часто закладывают возможность тонкой настройки протоколов депарафинизации под тип ткани и тип парафина.
Еще один нюанс — последующие этапы. После удаления парафина следует гидратация через спирты нисходящей концентрации. Но если раствор был слишком ?сильным?, он может обезвожить ткань сверх меры, и гидратация пройдет неполноценно. Это скажется на качестве водных окрасок, например, гематоксилином. Ткань будет плохо его воспринимать.
Практические наблюдения и пробы ошибок
Я экспериментировал с временными интервалами. Инструкции обычно дают диапазон, например, 2x5 минут в ксилоле. Для плотных тканей, скажем, фиброзных узлов, этого может не хватить. А для рыхлой лимфоидной ткани — многовато, она начинает крошиться. Пришлось завести внутренний протокол-памятку, где для разных типов биопсий указаны коррективы. Например, для биопсий простаты после TURP, где много крови и коагуляционного некроза, я добавляю одну дополнительную смену раствора, но сокращаю время каждой ванны до 3 минут.
Пробовал и бескислородные альтернативы. Есть такой состав на основе диметилбензола. Он менее едкий, но по эффективности уступает. Для рутинной работы, где важна скорость, он не подошел. Зато для восстановления архивных блоков, которые уже хрупкие, показал себя хорошо. Это к вопросу о том, что универсального раствора для удаления парафина не существует. Нужно иметь в арсенале минимум два варианта.
Однажды была серьезная неудача с автоматическим стайнером. Мы залили в него свежий раствор, но забыли проверить фильтрационную систему. В растворе со временем накапливаются взвеси парафина и частички ткани. Если их не удалять, они оседают на срезах при последующих промывках, создавая ужасные артефакты под микроскопом, которые можно принять за патологию. После этого случая контроль чистоты раствора и состояние оборудования стали обязательным пунктом в начале каждой смены.
Интеграция в рабочий процесс цитопатологической лаборатории
Когда лаборатория ориентирована на скрининг, как в случае с продукцией для раннего выявления рака шейки матки, воспроизводимость каждого шага критична. Раствор для удаления парафина здесь — фактор стандартизации. Если сегодня одна партия, завтра другая, или время экспозиции ?на глазок?, то и окраска будет плавать. Это недопустимо для объективного анализа. Поэтому компании-производители, серьезно занимающиеся оснащением лабораторий, как ООО Хубэй Тайкан Медицинское Оборудование, часто предлагают не просто реагенты, а валидированные протоколы в связке со своим оборудованием и прессами для изготовления препаратов.
В их подходе к экологическому обновлению я вижу прямой выход на проблему классических растворителей. Внедрение менее токсичных и более безопасных для персонала составов для депарафинизации — это часть комплексной модернизации. Это не просто замена одного флакона на другой, а пересмотр всего технологического цикла, начиная от получения образца до постановки диагноза.
Например, при переходе на жидкостную цитологию мочи для раннего скрининга, где также могут изготавливаться клеточные блоки, залитые парафином, вопрос мягкого и эффективного удаления этого парафина стоит очень остро. Клетки в мочевом осадке часто более хрупкие. Использование грубого растворителя может привести к потере диагностически значимого материала. Тут нужны специализированные, может, даже более дорогие растворы, но их стоимость оправдана сохранностью клеток.
Выводы и субъективные рекомендации
Итак, что я вынес для себя? Во-первых, перестать относиться к этому этапу как к технической формальности. Это важная подготовительная стадия, от которой зависит все последующее. Во-вторых, не экономить на реагенте. Дешевые аналоги почти всегда ведут к дополнительным затратам времени на переделку или, что хуже, к диагностическим ошибкам.
В-третьих, обязательно учитывать тип ткани и последующие методы окрашивания. Для ИГХ, например, возможно, стоит использовать специальные, щадящие растворы, даже если они требуют большего времени обработки. И в-четвертых, жесткий контроль за оборудованием и свежестью растворов. Регулярная замена, фильтрация, учет времени использования.
Сейчас на рынке появляются новые системы, где процесс депарафинизации интегрирован в закрытый автоматический цикл. Думаю, за этим будущее, особенно для крупных лабораторий, работающих в рамках программ скрининга. Это минимизирует человеческий фактор и вариабельность. Но и в ручном режиме можно добиться отличных результатов, если понимать химию процесса и внимательно наблюдать за поведением ткани. Главное — не работать по шаблону, а постоянно оценивать результат под микроскопом и корректировать подход. В конце концов, на кону не просто чистый срез, а информация, от которой может зависеть чья-то жизнь.
Соответствующая продукция
Соответствующая продукция
Самые продаваемые продукты
Самые продаваемые продукты-
 Экологически безопасная монтажная среда
Экологически безопасная монтажная среда -
 Лабораторный набор для окрашивания
Лабораторный набор для окрашивания -
 Жидкостный тонкослойный цитологический мазок-препаратор
Жидкостный тонкослойный цитологический мазок-препаратор -
 Гистологический окрасчик
Гистологический окрасчик -
 Ранний скрининг рака лёгких
Ранний скрининг рака лёгких -
 Среда для заливки в криостате
Среда для заливки в криостате -
 Алюминиевые гистологические заливочные матрицы
Алюминиевые гистологические заливочные матрицы -
 Декальцинирующий раствор
Декальцинирующий раствор -
 Преаналитические реагенты для патологических исследований
Преаналитические реагенты для патологических исследований -
 Цитосепарационный препаратор-окрасчик
Цитосепарационный препаратор-окрасчик -
 Нержавеющие гистологические заливочные матрицы
Нержавеющие гистологические заливочные матрицы -
 Раствор для окрашивания по Граму
Раствор для окрашивания по Граму
Связанный поиск
Связанный поиск- Раствор для окрашивания Г-Э
- Ранний скрининг рака лёгких
- Гистокассеты для срезов, обезвоживания и заливки
- окраска цитологических мазков по папаниколау
- Экологичный фиксажный раствор для тканей, полный спектр спецификаций
- TCT тест-реагенты
- Набор реагентов для окрашивания по Граму
- результат цитологического мазка
- Транспортный пакет для образцов (с фиксатором)
- Выбирайте Тайкан