норма цитологического мазка
Когда слышишь ?норма цитологического мазка?, первое, что приходит в голову — это просто ?все клетки хорошие?. Но в практике цитопатолога это понятие куда сложнее и, скажем так, более условное. Многие, даже некоторые лаборанты, думают, что норма — это некий идеальный шаблон, который всегда одинаков. На деле же, даже в безупречном мазке из цервикального канала можно увидеть вариации, которые заставят новичка задуматься. Особенно если материал взят неидеально или пациентка в определенной фазе цикла. Вот об этих нюансах, которые в учебниках часто опускают, и хочется порассуждать.
Между учебником и окуляром: почему ?норма? не статична
В институте нам вдалбливали классификацию по Папаниколау или Bethesda, и кажется, что все ясно. Первая категория — отрицательно в отношении интраэпителиального поражения или злокачественности. Открываешь препарат, и вроде бы все соответствует: клетки плоского эпителия поверхностных и промежуточных слоев, правильной формы, ядра четкие, хроматин распределен равномерно. Но жизнь вносит коррективы. Например, при атрофических изменениях у женщин в постменопаузе картина будет другой — преобладают парабазальные клетки. Это тоже норма для этого состояния, но неопытный глаз может заподозрить неладное. Или взять период овуляции — выраженная эстрогенная реакция, много зрелых поверхностных клеток с пикнотичными ядрами. Это не патология, а отражение физиологии. Но если не знать контекста, можно начать искать проблему там, где ее нет.
Здесь часто кроется ловушка для начинающих специалистов. Они ищут ?идеальную норму?, а ее в отрыве от клинических данных не существует. Я сам на первых порах тратил кучу времени, перепроверяя такие мазки, пока старший коллега не объяснил, что нужно всегда смотреть на сопроводительный бланк: возраст, день цикла, клинические указания. Без этого наше заключение — просто игра в угадайку. Кстати, именно из-за таких тонкостей качество подготовки препарата выходит на первый план. Плохо сделанный мазок, с толстыми скоплениями клеток, артефактами высыхания или большим количеством воспалительных элементов, может полностью замаскировать истинную картину или создать ложные впечатления.
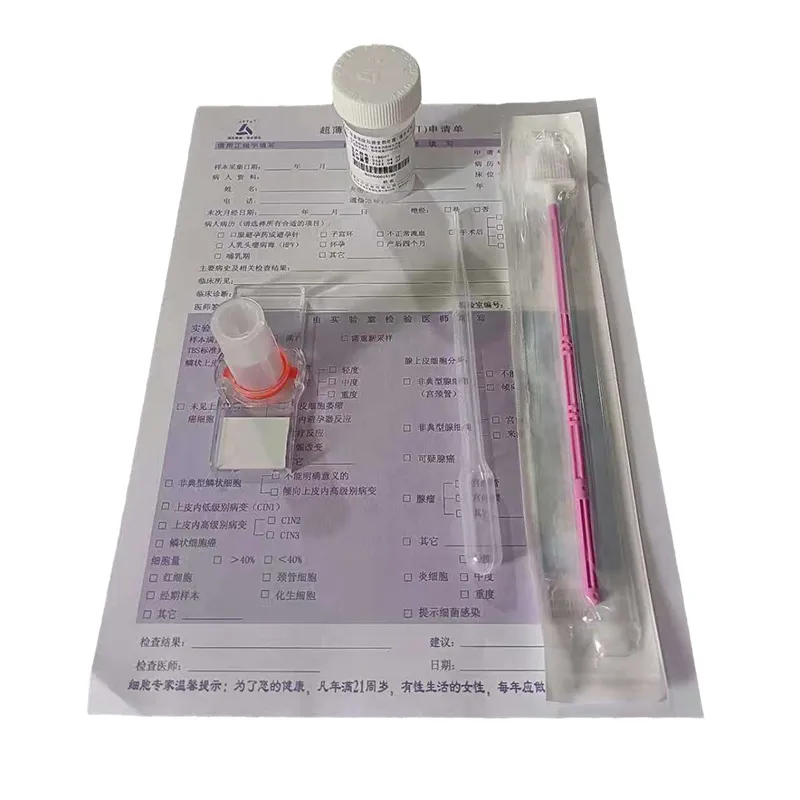
Именно в контексте подготовки мне вспоминается оборудование от ООО Хубэй Тайкан Медицинское Оборудование. Не для рекламы, а как пример того, на что сейчас стоит обращать внимание. Их жидкостные тонкослойные системы для цитологии как раз помогают нивелировать часть этих преаналитических проблем. Когда клеточный материал переносится на стекло тонким, ровным монослоем, без крови и слизи, оценивать его морфологию — одно удовольствие. Видимость ядерных деталей улучшается в разы. Это не отменяет необходимости в квалификации патолога, но серьезно снижает риск ошибки из-за технических погрешностей. На их сайте cnhbtk.ru можно подробнее посмотреть, как устроен этот процесс, компания ведь как раз и специализируется на комплексном оснащении патологических лабораторий.
Артефакты и псевдопатология: что может сбить с толку
Теперь о том, что часто маскируется под отклонение от нормы цитологического мазка. Артефактов — масса. Самый частый гость — воспалительный фон. Полиморфно-ядерные лейкоциты в большом количестве могут частично закрывать эпителиальные клетки, создавая впечатление гиперхроматоза ядер или их увеличения. Если не ?проглядеть? сквозь этот фон, можно ошибочно заподозрить легкую дисплазию. Еще один коварный момент — эффект высыхания. Если мазок перед фиксацией подсох на воздухе, клетки увеличиваются, ядра становятся бледными и расплывчатыми, цитоплазма может растягиваться. Картина получается совершенно нечитаемая, и такой препарат проще забраковать, чем пытаться интерпретировать.
Бывают и более специфические находки, которые пугают новичков. Например, койлоциты — клетки с перинуклеарным просветлением и неровными ядрами. Классический признак ВПЧ-инфекции. Но не все, что имеет просветление вокруг ядра, является койлоцитом. Подобные изменения могут быть вызваны просто дегенеративными процессами на фоне воспаления. Нужно смотреть комплексно: форма ядра, состояние хроматина, наличие двух- или многоядерности. Один только ?гало?-эффект — не диагноз. Я помню, как в первые годы работы отправлял на пересмотр кучу мазков с пометкой ?ASC-US? (атипичные клетки плоского эпителия неясного значения) именно из-за таких сомнительных клеток. Со временем вырабатывается глазомер, и ты начинаешь чувствовать эту грань.
И здесь снова важен технологический аспект. Традиционные мазки, сделанные шпателем прямо на стекло, гораздо более подвержены артефактам высыхания и неравномерного распределения. Метод жидкостной цитологии, который продвигают компании вроде ООО Хубэй Тайкан Медицинское Оборудование, предполагает фиксацию клеток в стабилизирующем растворе сразу после взятия материала. Это резко снижает долю технического брака. Клетки сохраняются лучше, и у цитопатолога просто больше шансов увидеть их истинную морфологию, а не артефакт. В описании их деятельности на cnhbtk.ru как раз делается акцент на экологическом и интеллектуальном обновлении лабораторий — и такая стандартизация преаналитики является его важной частью.
Контекст клинического заключения: что мы на самом деле сообщаем врачу
Говоря о норме, нельзя забывать, что наше цитологическое заключение — не конечная истина, а важный кусок пазла для клинициста. Фраза ?цитологическая картина в пределах нормы? в бланке — это не просто констатация факта. Это сообщение гинекологу о том, что на данном этапе, в данном образце, признаков предрака или рака не обнаружено. Но это не гарантия абсолютного здоровья. Мы не видим всю шейку матки, мы видим только тот клеточный материал, который попал на стекло (или в раствор).
Бывали в моей практике случаи, когда мазок был абсолютно нормальным, а у пациентки при кольпоскопии обнаруживалась явная зона атипии. Причины могли быть разными: материал взят не с самой пораженной зоны, небольшой очаг, который ?промахнулся? при заборе. Поэтому сейчас все больше говорят о важности совмещения методов — цитологии, ВПЧ-тестирования и кольпоскопии. Наша ?норма? должна интерпретироваться в этом комплексе. Особенно это касается скрининга рака шейки матки, где как раз используются реагенты и системы, в том числе и от специализированных производителей.
Кстати, о реагентах. Их качество и специфичность напрямую влияют на надежность скрининга. Если говорить о продукции, которую мы иногда используем, то, например, те же реагенты для скрининга от компании с сайта cnhbtk.ru (о которой уже упоминал) позволяют проводить не только цитоморфологическую оценку, но и, при необходимости, дополнительные молекулярные тесты из того же образца жидкостной цитологии. Это очень удобно и повышает диагностическую ценность исследования. Компания позиционирует себя как национальное высокотехнологичное предприятие, и такая комплексность — от препараторов до реагентов — это как раз признак современного подхода.
Эволюция понятия нормы: от Папаниколау до молекулярной эры
Интересно проследить, как менялось само понимание нормы цитологического мазка со временем. Раньше, в эпоху Папаниколау, акцент был чисто на морфологии. Видишь атипичные клетки — есть проблема. Не видишь — норма. Сейчас, с приходом классификации Bethesda и пониманием роли вируса папилломы человека (ВПЧ), картина усложнилась. Нормальный мазок у ВПЧ-позитивной женщины — это одна клиническая ситуация. А точно такой же нормальный мазок у ВПЧ-негативной женщины — это ситуация с гораздо более низким риском.
Сегодня мы все чаще смотрим не только на то, как выглядят клетки, но и на то, что в них происходит на молекулярном уровне. Поэтому многие лаборатории переходят на ко-тестирование: цитология + ВПЧ-тест. И здесь опять встает вопрос о качестве исходного материала. Для молекулярных исследований нужны хорошо сохраненные клетки с неповрежденной ДНК. Обычный мазок на стекле для этого подходит плохо. А вот образец, взятый в жидкую среду, как в системах жидкостной цитологии, — идеально. Он становится источником и для традиционной микроскопии, и для ПЦР-анализа.
Это направление — будущее скрининга. И когда видишь, что компании развивают именно комплексные решения, включающие и оборудование для приготовления тонкослойных препаратов, и реагенты для цитологии, и тесты для раннего обнаружения по моче, понимаешь, что отрасль движется в правильном направлении. Полная информация на их ресурсе www.cnhbtk.ru. Это уже не просто поставка отдельных инструментов, а создание диагностических алгоритмов. Для нас, практиков, такие инструменты означают больше возможностей для точной оценки того, что является истинной нормой, а что требует пристального внимания.
Личный опыт и выводы: норма как динамическая категория
Подводя неформальные итоги, хочу сказать, что за годы работы понял: норма цитологического мазка — это не застывшая догма, а динамическая, контекстно-зависимая категория. Это навык, который нарабатывается сотнями и тысячами просмотренных препаратов. Это умение отличать биологическую вариацию от истинной аномалии, артефакт — от патологии. Это постоянный диалог с клиницистом, где твое ?норма? должно быть четко и понятно им интерпретировано.
Ошибки были у всех. Я помню случай, когда пропустил единичные клетки с признаками высокой степени поражения на фоне выраженного воспаления. Препарат был густой, клетки наслаивались. Это стало уроком на всю жизнь: если материал плохого качества, не стесняйся запросить повторный забор. Лучше перестраховаться. Сейчас, с появлением технологий, облегчающих стандартизацию, таких ошибок должно становиться меньше.
В конечном счете, наша задача — не просто найти отклонение, а уверенно подтвердить норму. Чтобы женщина, получившая такое заключение, могла быть спокойна до следующего планового скрининга. А для этого нужны и острый глаз цитопатолога, и качественные инструменты забора и обработки материала, и комплексный взгляд на пациента. Все это вместе и формирует тот надежный фундамент, на котором строится ранняя диагностика и, в итоге, сохранение здоровья.
Соответствующая продукция
Соответствующая продукция
Самые продаваемые продукты
Самые продаваемые продукты-
 Неинвазивный ранний скрининг урологических опухолей
Неинвазивный ранний скрининг урологических опухолей -
 Раствор для окрашивания по Граму
Раствор для окрашивания по Граму -
 Нейтральная бальзамная смола
Нейтральная бальзамная смола -
 Раствор для кислотоустойчивого окрашивания
Раствор для кислотоустойчивого окрашивания -
 Нержавеющие гистологические заливочные матрицы
Нержавеющие гистологические заливочные матрицы -
 Преаналитические реагенты для патологических исследований
Преаналитические реагенты для патологических исследований -
 Парафиновые срезы для микротомии
Парафиновые срезы для микротомии -
 Раствор для удаления парафина с препаратов (безбензольный)
Раствор для удаления парафина с препаратов (безбензольный) -
 Аппарат для расправления и фиксации гистологических срезов
Аппарат для расправления и фиксации гистологических срезов -
 Микротом TKY-QPE (ручной)
Микротом TKY-QPE (ручной) -
 Консервирующая жидкость для реагентов тонкоигольной аспирации, пункции, исследований щитовидной железы и спинномозговой жидкости
Консервирующая жидкость для реагентов тонкоигольной аспирации, пункции, исследований щитовидной железы и спинномозговой жидкости -
 Гистологический окрасчик
Гистологический окрасчик
Связанный поиск
Связанный поиск- Жидкость для подготовки гистологических образцов
- Мочевая консервирующая среда
- Скрининг рака шейки матки
- Цитологическая консервирующая жидкость
- Жидкостный метод
- Ротационный ручной микротом
- цитологический диагноз промежуточно клеточный тип мазка
- Просветляющая жидкость для биологических тканевых образцов
- Автоматический гистологический окрасчик
- Экспресс-среда для интраоперационной заливки в криомикротоме 125 мл